誤嚥性肺炎は、飛沫や接触などによる通常の感染経路ではなく、食べ物や唾液が誤って気管に入り(誤嚥:ごえん)、一緒に入り込んだ細菌が肺に炎症を起こす肺炎です。元々、口の中にいる細菌が原因であることが多く、食事以外にも睡眠中に少量の唾液と一緒に細菌が流れ込んで感染を起こす場合もあります。 誤嚥性肺炎には抗菌薬による治療を行いますが、誤嚥自体が無くならないと、何度も繰り返し発症する可能性があるため、食事の方法や睡眠の体勢などを根本的に見直すことが大切です。 また、口内の衛生を保つために日頃から口腔ケアをしっかり行っておくことも大切です。
疾患
disease
肺炎とは、肺の中に炎症が起きる病気であり、その多くは細菌やウイルスなど何らかの病原体(病原微生物)に感染することで起こる急性の感染症です。
肺炎のおもな症状は、咳や痰、発熱など一般的な風邪とよく似ていますが、症状はより重く、身体の抵抗力が落ちている場合には重症化して治療期間が長引くケースもあるため注意が必要です。特に高齢の方が罹患すると命に関わることもあり、2020年に行われた厚生労働省の調査*1によると、肺炎は日本人の死因の第5位になっており、その多くは65歳以上の高齢者が占めています。
*1令和3年(2021) 人口動態統計月報年計(概数)の概況P.11・12
肺炎は治療が遅れるほど重症化リスクが高まります。激しい咳や高熱が続く時はもちろん、風邪症状が長引いていつもと様子が異なる時は、早期に受診して詳しい検査を受けることが大切です。
肺炎とは
肺は身体の中の酸素と二酸化炭素を入れ替える「ガス交換」の働きをする器官です。
鼻や口を通じて外から取り込まれた酸素は、喉を経由し、気管や気管支を通って肺の中に取り込まれます。肺の中に続く気管支の先端には、ブドウの房状の小さな袋がたくさん付いている「肺胞(はいほう)」という器官があり、肺胞の周辺に張り巡らされた毛細血管の中で、酸素を取り込んで不要な二酸化炭素を排出します。
肺炎は、この肺胞や肺の壁に炎症が起きる病気です。肺炎には、化学物質やアレルギーなどの原因で起こる「非感染性肺炎」と、何らかの病原体に感染して起こる「感染性肺炎」の大きく2種類に分けられますが、一般的に肺炎と言えば、急性の感染症である「感染性肺炎」を指します。
感染性肺炎は、鼻や口を介して侵入した病原体(細菌、ウイルスなど)が肺の中に入り込み、増殖することで発症します。健康な人の場合、病原体は喉でブロックされるため、通常、肺にまで炎症が及ぶことはありません。しかし、何らかの病気に罹って体力が落ちている時や、身体の抵抗力が弱い小児・高齢者などは、喉でブロックできずに病原体がそのまま素通りしてしまうため、肺炎になる可能性が高くなります。特に風邪や季節性のインフルエンザなどの呼吸器疾患に罹った後は、気管が傷付き、肺炎を起こすリスクが高くなっているため注意が必要です。
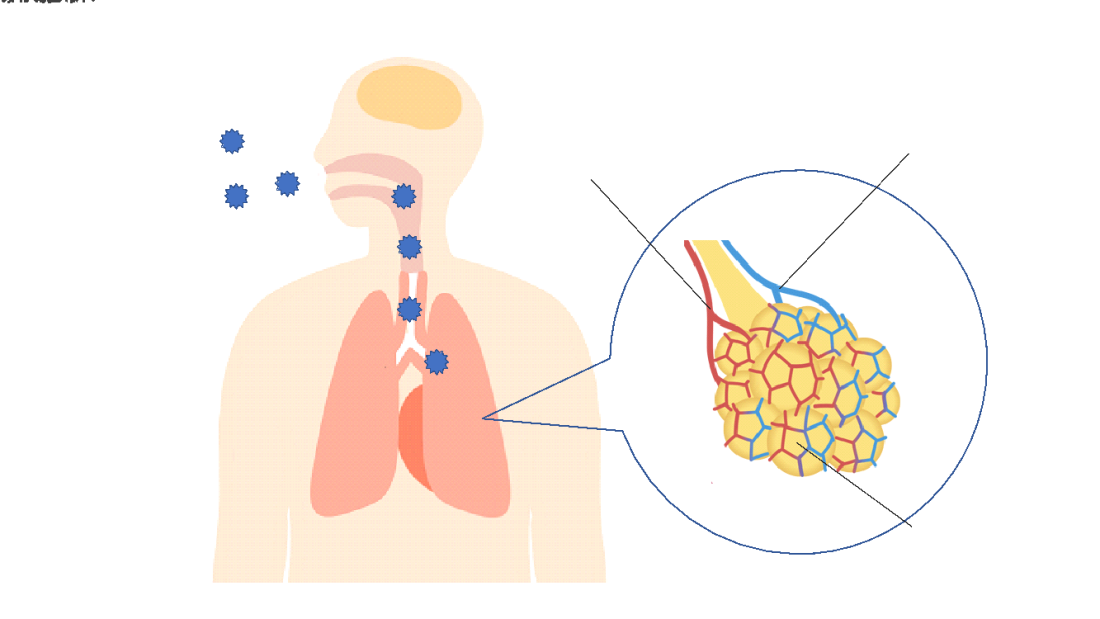
感染によって起こる肺炎の分類
感染性肺炎は、発症要因や重症度によって以下のように分類されます。
- 市中感染
はっきりとした感染経路が特定できず、通勤や通学、繁華街への外出など、通常の社会生活の中で病原体に感染して発症する肺炎です。
体力のない小さなお子さんや高齢者はもちろん、風邪を引いた後などで体の抵抗力が落ちている場合には若くて健康な方でも感染することがありますが、適切な治療を行うことで完治が可能です。 - 院内感染
何らかの病気やケガなどで入院している時に病原体に感染し、入院後2日(48時間)以上経ってから発症する肺炎です。入院を要する疾患をお持ちの方は、体力が低下していることが多く、高齢の方も多いため、本来なら防げるような病原体に感染して肺炎を起こすことがあります。
また、「抗がん剤」や「免疫抑制剤」の内服、放射線治療といった免疫を抑える治療を行うことで、病原体に感染しやすくなるケースもあり、重症化するケースが多いのが特徴です。
肺炎の症状
肺炎のおもな症状は、38度以上の高熱と激しい咳や痰です。
肺胞でのガス交換が上手くできなくなるため、息苦しさや喘鳴(ぜんめい:呼吸時にゼーゼー、ヒューヒューする)、胸の痛みなどを伴うのが特徴で、重症化すると脱水に陥り、酸素吸入や人工呼吸が必要になることもあります。
新生児の肺炎の場合、突然、高熱を出してショック状態になったり、チアノーゼ(血中酸素が不足して唇や顔が紫色になる)を起こしたりするケースもあります。
また、高齢の方は呼吸器の症状が現れずに食欲不振や元気がないといった症状だけの場合もあり、発見が遅れて重症化するケースがあるため注意が必要です。
感染性肺炎の種類
感染性肺炎は、感染する病原体によって以下のような種類があります。
ただし、1つの病原体が単独で感染するとは限らず(原発性)、ウイルスと細菌など複数の病原体に感染して発症するケース(続発性)もあります。
- 細菌性肺炎
肺炎球菌やインフルエンザ菌b型(Hib)、黄色ブドウ球菌、緑膿菌などの肺炎を引き起こす細菌が肺に感染・増殖して発症する肺炎です。細菌性肺炎は感染性肺炎の中でも最も多く見られる肺炎であり、黄色や緑色の膿のような痰を伴うことが多いのが特徴です。 - ウイルス性肺炎
インフルエンザウイルス(※インフルエンザ菌Hibとは異なる)、RSウイルス、アデノウイルス、ヒトメタニューモウイルス、コロナウイルスなどの肺炎を引き起こすウイルスが肺に感染・増殖して発症する肺炎です。2019年から世界的な大流行(パンデミック)を引き起こしている「新型コロナウイルス感染症(covid-19)」もウイルス性肺炎の1つです。
ウイルス性肺炎は、細菌性肺炎のような膿性の痰は少なく、おもに筋肉痛や頭痛、倦怠感などの全身症状が多いのが特徴です。 - 非定型肺炎
細菌やウイルス、真菌以外の病原体が感染・増殖して発症する肺炎です。マイコプラズマやクラミドフィラ、レジオネラなどがあります。その多くはマイコプラズマによるもので、小児や若い方に多く発症し、その8割が14歳以下となっています。マイコプラズマは、痰を伴わない乾いた咳が続くのが特徴で、他の肺炎よりも比較的症状が軽いケースが多いです。 - 肺真菌症(はいしんきんしょう)
カンジダやアスペルギルス、クリプトコッカス、ムコールといったカビ(真菌)が肺に感染・増殖して発症する肺炎で、真菌の種類によって症状や進行のスピードは異なります。
これらのカビは生活の至る所に生息しており、健康な方が感染するケースはほとんどありませんが、免疫抑制剤や抗がん剤、ステロイド薬などの内服をしている方や白血病や抗がん剤によって白血球が減少している方など、身体の抵抗力が落ちている場合に多く発症するのが特徴です。
肺真菌症は、血痰(痰に血液が混じる)や喀血(かっけつ:咳とともに血液を吐く)、体重の減少など結核に似た症状が出るため、診断が難しいのが特徴です。
肺炎の検査
肺炎は、画像検査と血液検査を行い、その結果を基に総合的に診断します。
肺炎は病原体によって治療薬が異なってくるため、肺炎の診断が付いた場合には、治療薬を選択するために病原体を特定する検査を行います。
肺炎を診断する検査
- X線検査
肺の中の炎症の有無や位置などを調べます。肺炎が起きている時には白いすりガラス状の陰影(浸潤影)が認められます。※必要に応じてCT検査を行うこともあります。 - 血液検査
炎症の有無を調べるため、血液中の白血球数、CRP*2、赤沈値(せきちんち)*3などを調べます。
十分な呼吸ができているかを調べるために酸素濃度を測ることもあります。
*2 CRP:体内の炎症などによって増えるたんぱく質(C-リアクティブプロテイン)の量。
*3 赤沈値:赤血球の沈む速さを現す数値。身体の異常の有無を確認するために行う。
病原体を特定する検査
- 迅速検査
専用の検査キットを使用し、採取した検体(喉や鼻のぬぐい液、尿など)から病原体の特定を行います。迅速検査のメリットは20分程度の短時間で結果が出ることですが、あくまでも簡易検査であるため、精度は若干低くなります。 - 喀痰検査(かくたんけんさ)
採取した痰から原因となる病原体を特定する検査です。検査の精度は高いですが、痰の中に含まれる病原体を培養して増やす必要があるため、結果が出るまでには数時間~数日を要します。
※上記の検査で病原体の特定が難しい場合には、内視鏡で肺や気管支内から直接検体を採取する「気管支鏡検査」や肺組織の一部を採取して病理検査を行う「外科的肺生検」などを行う場合もあります。
肺炎の治療
肺炎の治療は、病原体の種類によって異なります。
適切な治療を行うと、通常1~2週間で胸部X線の浸潤影が消えて治癒しますが、高齢の方や基礎疾患のある方、複数の病原体に感染しているような場合は治療に時間がかかることがあります。
なお、病原体の特定には数日かかるケースもあり、その間にも症状の悪化が予想される場合には、症状から病原体の種類を予測して抗菌薬の内服を開始する場合もあります。
細菌性肺炎の治療
細菌性肺炎は、病原体の働きを抑えるための抗菌薬の内服(もしくは注射)と、咳や熱などのつらい症状を和らげるための対症療法を併行して行います。細菌性肺炎には、ペニシリン系抗菌薬(サワシリン)、セフェム系抗菌薬(フロモックス)などの抗菌薬を使用します。
ウイルス性肺炎の治療
ウイルスには抗菌薬が効かないため、解熱剤や咳止め薬などの症状を抑える対症療法を中心に行います。ただし、インフルエンザは、「抗インフルエンザ薬(リレンザ、タミフル)」を使用します。
非定型肺炎の治療
病原体の働きを抑えるための抗菌薬の内服(もしくは注射)と、咳や熱などのつらい症状を和らげるための対症療法を併行して行います。非定型肺炎には、マクロライド系抗菌薬(ジスロマック)、ニューキノロン系抗菌薬(クラビット)、テトラサイクリン系抗菌薬(ミノマイシン)などの抗菌薬を使用します。
肺真菌症の治療
病原体の働きを抑えるための抗真菌薬の内服(もしくは注射)と、咳や熱などのつらい症状を和らげるための対症療法を併行して行います。使用する抗真菌薬は、感染した真菌の種類によって異なり、病変が1か所に限定されている場合には外科手術で切除する場合もあります。
肺炎の予防
肺炎の予防法は、基本的に風邪と同じです。
咳やくしゃみなどの飛沫を浴びたり(飛沫感染)、病原体の付いたものに触れ、その手で口や鼻を触ったりすること(接触感染)で発症するため、外出時には気密性の高いマスクを着用し、帰宅後には手洗い・うがいを十分に行いましょう。肺炎球菌や季節性インフルエンザなどの感染を予防するためのワクチンを受けておくことも効果的です。
また、身体の抵抗力が落ちると病原体に感染しやすくなります。日頃から栄養バランスの良い食事をとり、十分な睡眠や適度な運動を心がけて体力をつけておきましょう。
さらに、気管支や肺胞にダメージを与える喫煙は、肺に炎症を起こす原因になることが分かっています。タバコを吸っている方はすぐにでも禁煙するようにしましょう。
肺炎球菌ワクチンの接種について
細菌性肺炎の中でも多数を占める肺炎球菌は、予防のためのワクチンがあります。
重症化リスクの高い小児(5歳未満)や高齢者の方(65歳以上※一部60歳以上でも可)は公費による定期接種が認められています。
小児接種で使用する「プレベナー13(PCV13)」は13種類の肺炎球菌の型に対応したワクチンであり、高齢者接種で使用する「ニューモバックスNP(PPSV23)」は23種類の型に対応したワクチンです。そもそも肺炎球菌には90種類以上の型があり、全ての型を防ぐことはできませんが、特に重症化リスクの高い型を予防できるワクチンであるため、接種により感染リスクを大幅に下げることが可能です。詳しくは以下のページをご覧ください。(外部サイト)
厚生労働省 肺炎球菌感染症(高齢者)
厚生労働省 肺炎球菌感染症(小児)
よくある質問
通常、肺炎は通院による治療が可能ですが、脱水を起こしている場合や体内の酸素濃度が低い場合、意識障害がある場合、血圧が低い(収縮期血圧が90mmHg以下)場合、さらに患者さんが高齢の場合(男性70歳、女性75歳以上)などは、重症化リスクが高いため、入院を検討します。入院が必要になる場合、当院では速やかに連携医療機関への紹介を行います。
まとめ
肺炎と風邪は症状が非常によく似ていますが、全く別の病気であり、重症度も大きく異なります。
鼻や喉などの「上気道」に感染する風邪は、咳や鼻水などの症状が出ても数日で自然に症状が軽快しますが、肺炎は肺の中の肺胞に感染し、日を追うごとに悪化していくのが特徴です。
ご自身で判断するのが難しい場合もありますが、高齢者や小さなお子さんは命に関わることもありますので、「咳が1週間以上続く」「風邪の治りが悪い」など、いつもと違うと感じた時には早めに肺炎を疑い、診察を受けることをおすすめします。

