仮性のう胞は、お酒の飲み過ぎや胆のうや胆管に石ができる「胆石症」などがおもな要因と考えられています。膵のう胞の予防には、日頃からできるだけ飲酒量を控え、膵臓の状態を良くしておくことが有効です。腫瘍性ののう胞(真性のう胞)は残念ながら予防方法が分かっていません。-GTPも上昇します。
疾患
disease
「のう胞」とは、内部に液体が溜まった袋状の病変であり、膵臓(すいぞう)の中やその周囲にできるのう胞を「膵のう胞」と言います。
膵のう胞には自覚症状はほとんどありませんが、近年、画像診断機器の進歩により、健康診断や人間ドックの時に受けた超音波検査やCT検査で偶然発見されるケースが増加しています。
膵のう胞には、数㎜程度のごく小さいものから10㎝を超えるものまでさまざまな大きさのものがあり、1つだけ発生する場合もあれば複数ののう胞が見つかる場合もあります。
膵のう胞の中には良性の疾患もありますが、放置しておくとがんになる可能性が高いものもあるため、詳しい検査で正確にのう胞のタイプを見極めることが大切です。
膵のう胞とは
膵臓は、消化器の一つであり、みぞおちよりも少し下の胃の後ろ側に位置しています。
15~20㎝ほどの横長の形をしており、胃や小腸(十二指腸)、肝臓、脾臓(ひぞう)などたくさんの臓器に囲まれているのが特徴です。
膵臓は、胃や腸などに比べると馴染みが少ない臓器ですが、消化液を分泌して食物の消化を助ける「外分泌機能」と、ホルモンを分泌して血糖値を一定に保つ「内分泌機能」という大切な2つの機能を担っており、身体の機能を正常に保つために欠かせない重要な器官の一つです。
膵臓にのう胞が形成される疾患は「膵のう胞性疾患」と呼ばれており、膵臓の病気として発症するものと、膵臓の病気の合併症として発症するものの2つのタイプがあります。
あまり聞き慣れない名前ではありますが、決して珍しい病気というわけではなく、日本人の人口の2~3%程度の方が膵のう胞性疾患を合併しているとの報告もあり、その発症率は加齢とともに増加することが分かっています。
膵のう胞性疾患には治療の必要がない良性の場合もありますが、放置しているとがんになるものもあり、膵のう胞患者の方が膵がんを発生するリスクは一般の方の22.5倍になると報告されています*1。
*1一般社団法人 日本膵臓学会
通常のエコー検査だけで詳細なタイプを見極めることはできないため、健康診断などで膵のう胞があると言われた時は、症状の有無にかかわらず早期に精密な検査を受けましょう。
また、すぐに治療する必要がないと診断された場合でも、時間の経過とともに悪性化していく可能性があるため、定期的に検査を受け、膵臓や周囲の組織の状態に変化がないか慎重に経過観察を続けていくことが大切です。
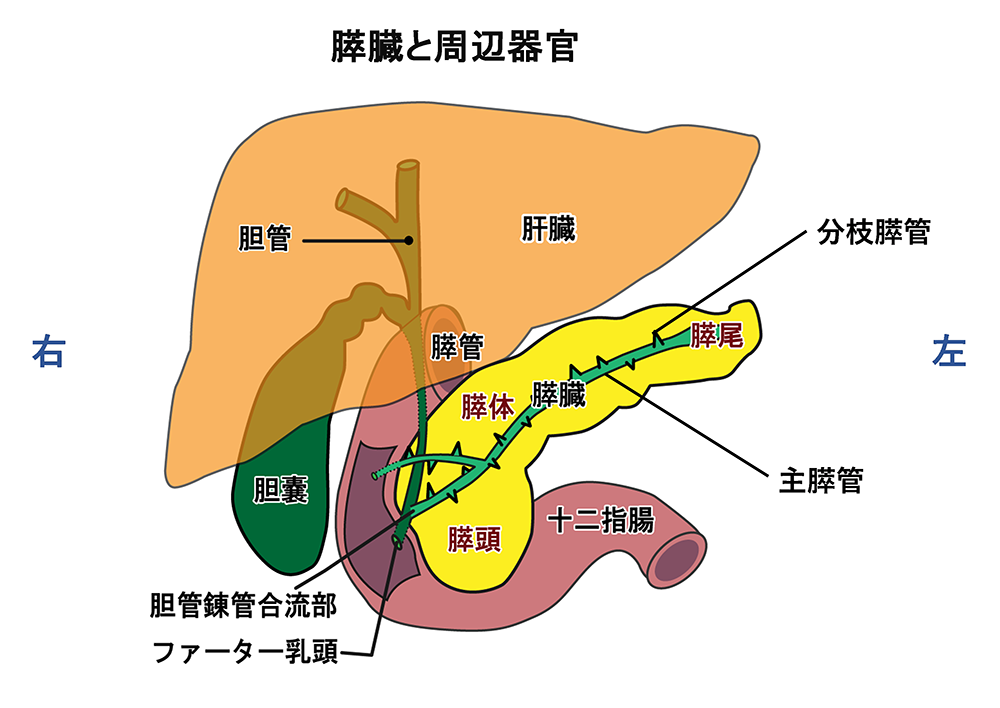
(図) 膵臓と周辺器官
膵のう胞の種類
膵のう胞には、大きく分けて「非腫瘍性」と「腫瘍性」という2つのタイプがあります。
おもな非腫瘍性膵のう胞
非腫瘍性膵のう胞は、悪性化する心配のない良性疾患であり、膵のう胞全体の約30%を占めています。おもな非腫瘍性膵のう胞には以下のようなものがあります。
- 膵仮性膵のう胞
膵管のダメージにより膵液が漏れて起こるのう胞で、急性膵炎や慢性膵炎、外傷、手術後などに生じるのが特徴です。小さなものは自然に吸収されて消失する場合もありますが、大きなものになると他の臓器を圧迫して腹痛を起こしたり細菌感染を引き起こしたりすることがあります。
おもな腫瘍性膵のう胞
炎症などに関係なく起こるもので、良性と悪性の両方のタイプがあり、膵のう胞全体の約70%を占めています。おもな腫瘍性膵のう胞には以下のようなものがあります。
膵管内乳頭粘液性腫瘍(IPMN)
膵管の中に粘膜ができて内部に粘液が溜まり、膵管がのう胞状になったもので、膵のう胞の中でも一番多く見られるタイプです。
通常、自覚症状はありませんが、産生された粘液によって膵液がうっ滞するとみぞおちや背中の痛みなどが現れることがあります。
IPMNには、膵管の中でも主となる太い膵管にできる「主膵管型」、枝分かれした細い膵管にできる「分枝膵管型」、そして両方にまたがってできる「混合型」の3種類があります*2。
*2「主膵管」は、総胆管と合流し、十二指腸乳頭(胆管と膵管が十二指腸につながる部位)に繋がる膵管であり、主膵管の途中から枝分かれするものが「分枝膵管」と呼ばれています。IPMNの特徴は、IPMN自体ががん化する場合とIPMN以外の部分にがん(通常の膵がん)が発生する場合があることです。特に主膵管型は高い確率で悪性化するため注意が必要ですが、通常の膵がんに比べると進行は比較的緩やかなのが特徴です。
一方、分枝膵管型は良性の場合も多いですが、年に2~3%程度の割合で悪性化が見られることなどから慎重に経過観察を行っていく必要があります。- 粘液性のう胞性腫瘍(MCN)
粘性の液体(粘液)が溜まる膵のう胞であり、中年の女性に多く発症します。
無症状で大きくなってから見つかることが多く、膵臓の左側(膵体尾部)にできるケースが多いのが特徴です。将来的にがんになるリスクが高いのう胞と考えられています。 - 漿液性のう胞腫瘍(SCN)
さらさらの液体(漿液:しょうえき)が溜まるのう胞で、60歳前後の中年の女性に多く発症します。SCNが悪性化する可能性はほとんどありませんが、他の膵のう胞性疾患との見分けが難しいケースも多く、大きなものになると、周囲の臓器に食い込んでしまったり、腫瘍内で出血したりすることもあります。 - 膵神経内分泌腫瘍(P-NET)
膵臓の細胞が腫瘍化し、ホルモンを過剰に産生してしまうことで発症する膵のう胞です。
低血糖などの症状を伴う「機能性神経内分泌腫瘍」と、自覚症状のない「非機能性神経内分泌腫瘍」があります。良性の場合と悪性の場合の両方があり、数年経過しても特別な変化がない場合もありますが、小さな腫瘍でも他の臓器に転移する悪性度の高い場合もあります。 - 充実性偽乳頭状腫瘍(SPN)
自覚症状がほとんどなく、健康診断などで指摘されることが多いのう胞です。
比較的珍しいタイプであり、20~40代の比較的若い女性に多いのが特徴です。
膵臓の左側の膵尾部に発症することが多いですが、詳しい発症原因は分かっていません。
5㎝を超えるSPNは悪性と考えられています。
膵のう胞の検査
膵のう胞性疾患のタイプは多岐にわたり、それぞれ治療法が異なります。
治療方針の決定には以下のような複数の検査を行い、正確なタイプを診断することが重要になります。
※必要に応じて、さいたま赤十字病院など基幹病院をご紹介します。
腹部超音波検査(腹部エコー)
超音波をあてて膵臓の状態を評価する検査です。身体への負担が少ないのが特徴です。
腹部造影CT検査
膵臓全体を調べる検査です。血管の中に造影剤を流してCT検査を行うことでより詳細な診断が可能になります。
※ヨードに対するアレルギーの方は受けることができませんのでご注意ください。
当クリニックのCT装置は撮影しながら最大50%のノイズ提言処理を行う「被爆低減再構成」が搭載されております。また患者さまの体型に合わせ、最適線量を自動調整する機能もあることから、被ばく線量が従来に比べ75%まで低減することが可能です。
MR胆管膵管撮影(MRCP)
MRI装置で、膵のう胞と膵管の状態を同時に詳しく調べる検査です。
放射線や造影剤を使用せずに行うため、身体への負担が少なく、エコーよりもさらに詳しく精密な検査を行うことができるのがメリットです。
内視鏡的逆行性胆管膵管造影(ERCP)
内視鏡で膵管を撮影する検査です。口から十二指腸まで内視鏡(胃カメラ)を入れ、さらにそこから細い管(カテーテル)を挿入し、造影剤を入れた状態で膵管のX線撮影を行います。
膵液や病変部の組織や細胞を採取して検査を行う場合もあります。
超音波内視鏡検査(EUS)
超音波装置の付いた胃カメラを挿入し、胃や十二指腸の中から超音波検査を行い、膵臓の状態を調べます。
EUSは骨や脂肪、消化管内の空気の影響を受けずに詳細な検査ができるのがメリットで、のう胞内の組織やのう胞の中の液体を採取して良性か悪性かの評価をすることも可能で、確定診断に用いられます。
膵のう胞の治療
膵のう胞性疾患は、病気の種類やのう胞の状態(大きさ、部位など)によってそれぞれ治療法が異なります。基本的にがん化する可能性が低いものは経過観察になりますが、悪性化するリスクが高いものは外科手術による切除を検討します。
※必要に応じて、さいたま赤十字病院など基幹病院をご紹介します。
仮性のう胞
大きさに関係なく、症状がない場合は経過観察を行います。
のう胞が巨大化し、周囲の臓器を圧迫して腹痛を伴うようなケースは、胃カメラでのう胞内の液を胃の中に排出する処置を行います。また、細菌に感染している場合は手術を行う場合もあります。
IPMN
主膵管型IPMNの場合はがんになる可能性が高いことから、主膵管径が10㎜以上に拡張している場合には、ハイリスク群として原則手術を検討します。
分枝型IPMNの場合、がんになる可能性が低いため経過観察になる場合が多いですが、のう胞が10㎝を超える場合や膵炎のような症状を何度も繰り返す場合などは手術を検討します。
MCN
経過観察になるケースもありますが、悪性化する可能性が高いことから、原則、MCNが見つかった時点で手術を検討します。
膵体尾部に多く発症するため、「膵体尾部切除術」を行う場合が多いのが特徴です。
SCN
通常は経過観察を行います。悪性のものと見分けが付かない場合や、のう胞が巨大化し(4㎝以上)、周囲の臓器を圧迫するような場合には手術を検討します。
P-NET
良性・悪性、両方のタイプがありますが、小さなのう胞の中にも転移を起こす悪性度が高いものがあるため、正確な診断を行った上でタイミングを考えて手術を検討します。
SPN
悪性度は低いものの、リンパ節へ転移するケースや再発を繰り返すケースなどがあるため、発見された場合には手術を検討します。
よくある質問
膵のう胞を指摘された場合には、どのようなタイプののう胞かを確認するため、詳しい画像検査が必要です。また、確定診断を受けた後も定期的に状態を確認していく必要がありますので、ぜひ一度ご受診ください。
当院では、ご予約を頂ければ数日以内に検査を受けていただくことが可能です。
また、必要に応じて近隣の基幹病院への紹介も行います。
CT検査の適応については、事前に医師の診察を受けていただき、患者さまの状態に合わせた検査法をご提案させていただきますので、お気軽にご相談下さい。
まとめ
たくさんの臓器に囲まれている上、自覚症状の出にくい膵臓は、肝臓と同じように「沈黙の臓器」とも言われていますが、近年では健診で受けたエコーやCT検査などで、偶然のう胞が見つかるケースが増えています。膵のう胞性疾患には、時間とともに徐々に悪性化していくリスクの高いIPMNなどもありますが、定期的に経過観察を行うことで早期に発見して治療に繋げることができるため、予後の悪い通常の膵臓がんとは異なり、根治させることも可能です。
IPMNを始め、膵のう胞性疾患の診断には、専門的な知識や技術が必要です。
当院では、患者さまお一人お一人の症状に適切な治療のご提案をさせていただきます。膵のう胞の疑いがある時には早期にご相談ください。

